Замена хрусталика: показания к операции, методика проведения и последствия
Хрусталик – это двояковыпуклое прозрачное эластичное тело позади зрачка. Состоит из клеток, синтезирующих прозрачный белок. Задачей хрусталика является преломление световых лучей и фокусировка их на сетчатке. Если он мутнеет или теряет эластичность, зрение падает вплоть до слепоты. Операция по замене хрусталика на искусственный помогает вернуть зрительную функцию.
Показания и противопоказания
Показания к замене хрусталика:
- Катаракта – помутнение хрусталика, сопровождающееся появлением пелены перед глазами. Обычно происходит с возрастом из-за нарушения обменных процессов и старения клеток.
- Возрастная дальнозоркость – неспособность глаза фокусироваться на предметах вблизи. Причиной является обусловленная инволюционными изменениями потеря эластичности хрусталика и удерживающих его мышц.
- Нарушение аккомодационной функции глаза, его способности к фокусировке.
- Тяжелая степень близорукости.
- Астигматизм, обусловленный искаженной формой хрусталика, его неспособностью фокусировать лучи в одной точке.
Установка искусственного хрусталика также показана в случае врожденного отсутствия собственного или его утери вследствие травмы.
Операция противопоказана в следующих случаях:
- малый размер передней камеры глаза;
- диабет;
- отслойка сетчатки;
- артериальная гипертония;
- прогрессирующая дальнозоркость;
- патологии зрительного нерва, оптических центров головного мозга;
- острое или хроническое воспаление глазных структур.
В данных случаях решение о проведении операции принимает врач. Корректируемые патологии пролечивают или выводят в стойкую ремиссию.
Типы имплантов
Искусственный хрусталик называется интраокулярной линзой (ИОЛ). Внешне он похож на контактную линзу с фиксирующими петлями по сторонам. В глазу не ощущается, полностью биосовместим. Срок службы импланта составляет более 50 лет. Разнообразие моделей позволяет выбрать оптимальный вариант под потребности пациента.
В зависимости от материала хрусталики бывают акриловыми и силиконовыми. Среди акриловых есть складывающиеся и нескладывающиеся. Первые делятся на гидрофильные и гидрофобные. Силиконовые ИОЛ – гибкие. Эти линзы сворачиваются, благодаря чему их можно ввести через разрез не более 2 мм.
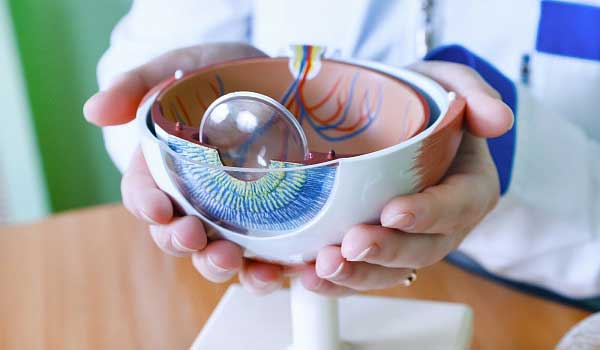
Оптическую силу специалист подбирает в зависимости от результата обследования пациента. Ключевую роль играют кератометрия и показатель осевой длины.
Классификация хрусталиков в зависимости от количества зрительных зон:
- Монофокальные – хорошее зрение или вдаль, или вблизи. Выбор делает пациент совместно с врачом. Такие ИОЛ обычно устанавливаются при катаракте при лечении по ОМС. После операции необходимо дополнение в виде очков или контактных линз. Их оптическая сила зависит от типа линзы.
- Мультифокальные (многофокусные) – фокусируют зрение на разных расстояниях благодаря набору зрительных зон. Дополнительные оптические приспособления не требуются.
- Бифокальные – переключают фокус с ближнего на дальний или с дальнего на средний благодаря двум зрительным зонам.
При астигматизме устанавливают торические хрусталики.
Как проводится операция
Операция длится 15-30 минут. Проводится под воздействием анестезирующих капель.
Ход операции:
- Врач делает микроразрез в глазном яблоке. По окончании процедуры он закроется самостоятельно.
- В разрез вводится ультразвуковой излучатель, который разрушает дефектный хрусталик до состояния эмульсии. Она выводится через зонд. Фрагментация хрусталика может быть выполнена при помощи фемтосекундного лазера без использования ультразвука.
- Через разрез посредством инжектора вводится ИОЛ, расправляется, позиционируется.
После операции зрение нормализуется через несколько дней. Необходимости пребывания в стационаре нет. Врач составляет для пациента индивидуальный график посещений для консультаций, назначает курс капель.
Реабилитация
Процедура легко переносится даже пожилыми людьми. К привычному образу жизни можно возвращаться через сутки. Первые два дня нельзя мыть голову, работать за компьютером, долго смотреть телевизор.
Ограничения, которые необходимо соблюдать в первую неделю:
- Не надавливать на прооперированный глаз, не тереть его, не подвергать температурным перепадам.
- Не поднимать тяжести более 3 кг, не делать резких наклонов головой, в том числе при мытье.
- Нельзя принимать горячий душ и ванну.
- Не рекомендуется спать на боку на стороне оперированного глаза. Оптимальная позиция – на спине. Желательно, чтобы голова была приподнята.
Полное восстановление происходит через месяц. В течение этого времени крайне нежелательно употреблять спиртные напитки, чтобы не вызвать повышение давления, кровоизлияние, нарушение метаболизма внутри глаза. Газированные напитки также нежелательны. Следует избегать повышенных физических нагрузок, бега, прыжков, чтобы не провоцировать смещение линзы.
Возможные осложнения
Осложнения при замене хрусталика возникают редко. Наиболее серьезным является разрыв задней глазной капсулы в процессе операции. Это чревато выходом стекловидного вещества, отеком желтого пятна, отслоением сетчатки. Ситуация исправляется при помощи лазерной капсулотомии.
Постоперационные осложнения:
- микрокровоизлияния;
- увеит;
- отек и сухость роговицы;
- астигматизм;
- иридоциклит;
- повышение внутриглазного давления;
- выпадение радужной оболочки целиком или частично;
- диплопия (двоение);
- размытость изображения.
Инфекционные нагноения стекловидного тела возникают очень редко благодаря внутрикамерному введению антибактериальных препаратов.
Риск развития осложнений повышают следующие факторы:
- непрозрачная роговица;
- диабетическая ретинопатия;
- лечение альфа-блокаторами;
- отслойка сетчатки, витрэктомия в анамнезе;
- дегенерация желтого пятна.
У пожилых людей осложнения возникают чаще ввиду особенностей метаболизма и наличия хронических заболеваний.
- Улучшение диагностики заболеваний сетчатки глаза с помощью ИИ
- Мануальный терапевт – искусство и наука в руках
- В каких случаях назначают экстракт простаты: преимущества и действие препарата
- Оснащение современной лаборатории
- Пробирки и оборудование для плазмолифтинга
- Процедура плазмолифтинга
- Как должна быть организована многопрофильная клиника
- Противопролежневые матрасы: назначение, виды и правила использования
- Оборудование и оснащение хирургического кабинета
- Ринопластика: что это такое и зачем она нужна





